Et si l’urine, longtemps réduite à un simple déchet, devenait l’une des sources les plus accessibles de cellules souches en médecine régénérative ? Décryptage d’un champ scientifique en pleine accélération — entre prouesses précliniques et zones d’ombre encore à lever.
D’un déchet biologique à une plateforme thérapeutique
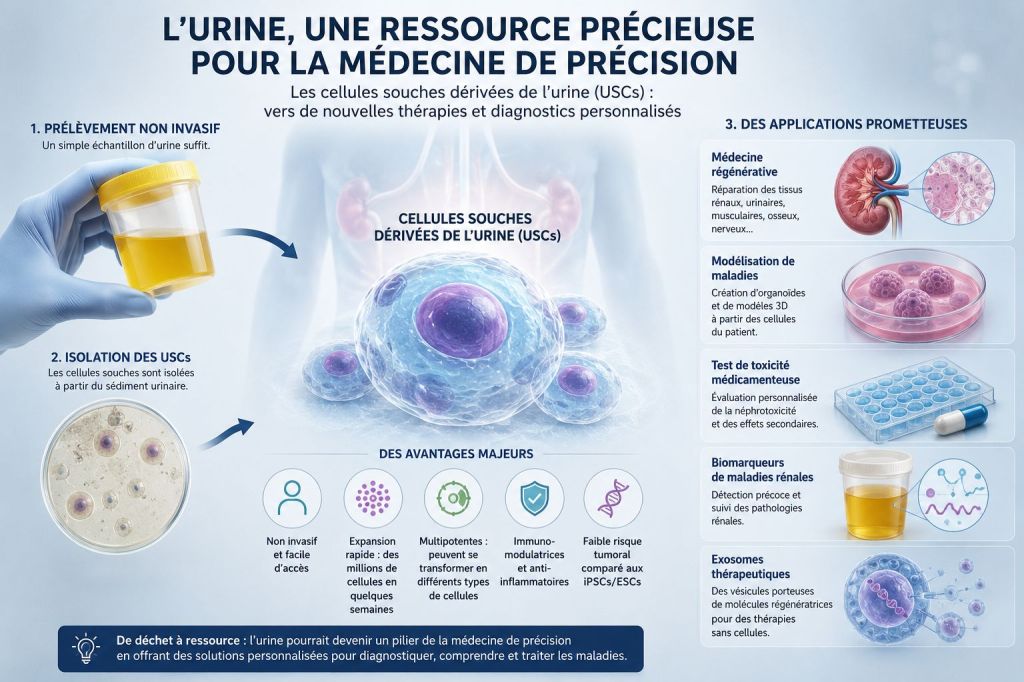
Pendant des décennies, l’urine n’a été abordée par la médecine que sous deux angles : un produit d’élimination, et un fluide diagnostique (bandelettes, ECBU, recherche de biomarqueurs). Une troisième dimension émerge depuis 2008 et s’accélère fortement depuis 2020 : l’urine contient une petite population de cellules vivantes capables de s’auto-renouveler et de se différencier — les urine-derived stem cells (USCs), ou cellules souches dérivées de l’urine.
La revue de référence publiée par Yu et al. dans Trends in Biotechnology en août 2024 (équipe Atala, Wake Forest Institute for Regenerative Medicine) synthétise dix ans de données précliniques et trace une feuille de route claire : thérapie cellulaire, tests de néphrotoxicité, modélisation de maladies rénales, biomarqueurs. Le message est mesuré mais ambitieux : les USCs sont une voie crédible pour la médecine personnalisée — à condition de résoudre des verrous techniques majeurs.
💡 À retenir — Les USCs proviennent principalement des cellules épithéliales pariétales glomérulaires et des podocytes desquamés naturellement dans les voies urinaires. Elles partagent l’essentiel du phénotype des cellules souches mésenchymateuses (CD29+, CD44+, CD73+, CD90+, CD34−, CD45−) et peuvent être reprogrammées en cellules souches pluripotentes induites (iPSCs ou u-iPSCs).
Pourquoi tant d’intérêt scientifique ?
1. Une source totalement non-invasive
C’est l’argument-clé qui distingue les USCs des autres sources de cellules souches adultes. Là où la moelle osseuse impose une ponction iliaque sous anesthésie, où la biopsie cutanée laisse une cicatrice, et où les cellules embryonnaires soulèvent des questions éthiques majeures, les USCs s’obtiennent à partir d’un simple recueil d’urine du matin. Procédure : indolore, reproductible, gratuite côté patient, accessible à tout âge — y compris pédiatrique. Le rendement typique est de 1 à 7 colonies pour 100 mL d’urine, suffisant pour amorcer une culture (Zhou et al., Frontiers in Genetics, 2022).
2. Une prolifération efficace et une plasticité large
En culture, les USCs présentent une activité télomérasique soutenue et une capacité de doublement comparable à celle des cellules souches mésenchymateuses. Une poignée de cellules isolées peut atteindre plusieurs millions en 2 à 4 semaines. Surtout, leur différenciation a été démontrée en lignées multiples : ostéoblastes, chondrocytes, adipocytes, cellules endothéliales, cellules musculaires lisses et squelettiques, hépatocyte-like, cellules neurales, et — particularité notable — cellules tubulaires rénales et podocytes (Bento et al., Cells, 2020 ; Huang et al., Tissue Engineering Part B, 2022).
3. Un effet paracrine puissant (la vraie révolution ?)
Au-delà de la différenciation directe, l’intérêt thérapeutique principal des USCs repose probablement sur leur sécrétome : facteurs de croissance (VEGF, BDNF, NGF, IGF-1, TGF-β), cytokines immunomodulatrices et — surtout — exosomes et autres vésicules extracellulaires. Ces nanovésicules transportent des microARN, ARN messagers et protéines qui modulent l’environnement tissulaire à distance (Li et al., Stem Cells International, 2026).
Tableau récapitulatif — Données précliniques marquantes
| Indication | Modèle | Effet observé | Source |
|---|---|---|---|
| Lésion médullaire | Rongeur | Régénération microvasculaire + axonale, récupération fonctionnelle (exosomes CD133+CD271+ + hydrogel) | Deng 2025 |
| Plaie diabétique | Rongeur | Cicatrisation accélérée, angiogenèse via miR-486-5p / HIF-1α (exosomes hypoxiques) | Fan 2024 |
| Gonarthrose | Rat | Régénération cartilagineuse, remodelage osseux sous-chondral (exosomes miR-140-5p) | Liu 2022 |
| Maladies neuromusculaires | iPSCs / iNSCs dérivées d’USCs | Modélisation patient-spécifique (DMD, SMA) | Sato 2019 |
| Vieillissement | Précliniques multiples | Effets sur maladies neurodégénératives, cardiovasculaires, musculo-squelettiques | Zhong 2024 |
Néphrologie : le terrain le plus immédiat
Le rein est l’organe-cible naturel, et pour cause : les USCs en proviennent. La revue Yu 2024 décrit trois pistes mûres :
- Tests de néphrotoxicité personnalisée — exposer les USCs (ou les cellules tubulaires obtenues par différenciation) d’un patient à un médicament avant prescription, pour anticiper le risque d’insuffisance rénale aiguë médicamenteuse (aminosides, vancomycine, cisplatine).
- Organoïdes rénaux patient-spécifiques — modéliser des néphropathies génétiques (polykystose, syndromes d’Alport, glomérulopathies à podocytes) sur tissu humain.
- Thérapie cellulaire de réparation — réinjecter des USCs ou leurs exosomes après une lésion ischémique ou toxique. Encore au stade préclinique chez l’humain.
Au-delà du rein : un spectre étonnamment large
Les pistes hors-rein s’accumulent : régénération osseuse et cartilagineuse, cicatrisation cutanée chronique (notamment pied diabétique), modélisation des maladies neuromusculaires et neurodégénératives (génération d’iPSCs et de cellules neurales induites), réparation musculaire, régénération des nerfs périphériques, ingénierie tissulaire vésicale et urétrale (territoire pionnier de l’équipe Atala). Une mini-revue 2025 de Frontiers in Bioengineering place les USCs au cœur de la « biotechnologie émergente en urologie », aux côtés de la bio-impression 3D et de la modulation optogénétique.
Les exosomes : vers une thérapie cellulaire « sans cellules » ?
C’est peut-être le tournant stratégique de la décennie pour le domaine. Plutôt que d’injecter des cellules vivantes — avec ses risques d’immunogénicité, d’instabilité génétique et de formation tumorale — l’idée est d’extraire et de purifier uniquement les vésicules extracellulaires sécrétées par les USCs. Avantages : produit pharmaceutique standardisable, lyophilisable, doseable, transportable, conservable. Plusieurs équipes travaillent sur des USC-exosomes modifiés (surexpression de microARN ciblés, préconditionnement par hypoxie) pour maximiser l’effet thérapeutique (Yadav et al., Cells, 2024).
⚠️ Signal faible — Vigilance : malgré l’engouement, aucun produit à base d’USCs n’est approuvé par la FDA ou l’EMA en 2026 pour une indication thérapeutique. Les rares cliniques privées qui proposent des « injections de cellules souches dérivées de l’urine » à l’étranger opèrent hors cadre réglementaire validé. La promesse scientifique est réelle ; l’offre commerciale ne l’est pas encore. Verrous à lever : standardisation des cultures, hétérogénéité phénotypique entre donneurs, stabilité génétique en passages tardifs, voies d’administration optimales, dose-réponse, durée d’effet.
Où en sont les essais chez l’humain ?
La quasi-totalité des données sont précliniques (cellules en culture, modèles animaux). Les essais humains existants sont de phase précoce, à effectifs réduits, et concernent principalement la régénération urologique (sphincter, urètre) avec les équipes d’Anthony Atala à Wake Forest. La France et l’Europe restent prudentes : les USCs entrent dans le cadre des médicaments de thérapie innovante (MTI/ATMP), avec un parcours réglementaire long auprès de l’ANSM et de l’EMA.
Ce que cela change pour la médecine de demain
Si la promesse se concrétise, plusieurs paradigmes vacillent :
- Pharmacologie — chaque patient pourrait disposer de son propre modèle cellulaire pour tester un médicament avant prescription (notamment en oncologie et néphrologie).
- Médecine régénérative — une banque biologique personnelle, prélevée sans douleur, conservable sur le long terme.
- Maladies rares — modélisation de pathologies génétiques sur tissu humain authentique du patient, accélérant la recherche translationnelle.
- Cosmétique et anti-âge — un terrain à surveiller de près (et à encadrer fermement), avec un risque réel de récupération commerciale prématurée.
Le regard NutriCellScience
Les cellules souches urinaires illustrent parfaitement la direction prise par la biologie moderne : moins invasive, plus personnalisée, plus prédictive. Le champ est solide sur le plan préclinique, encore fragile sur le plan clinique. Notre position : suivre attentivement les publications, encourager la recherche académique rigoureuse, et se méfier de toute offre commerciale promettant aujourd’hui des « injections de cellules urinaires anti-âge » ou des « thérapies USC » en dehors d’essais cliniques enregistrés.
Ce que l’urine n’est plus : un déchet à éliminer. Ce qu’elle devient : une ressource biologique légitime, à explorer avec rigueur scientifique et prudence réglementaire.
Références primaires
- Yu P, Bosholm CC, Zhu H, Duan Z, Atala A, Zhang Y. Beyond waste: understanding urine’s potential in precision medicine. Trends Biotechnol. 2024 Aug;42(8):953-969. PMID 38369434 — DOI 10.1016/j.tibtech.2024.01.009.
- Zhou Q, Cheng YJ, Sun F, et al. A Comprehensive Review of the Therapeutic Value of Urine-Derived Stem Cells. Front Genet. 2022;12:781597.
- Huang Y, He T, Cui J, et al. Urine-Derived Stem Cells for Regenerative Medicine: Basic Biology, Applications, and Challenges. Tissue Eng Part B Rev. 2022;28(5):978-994.
- Bento G, Shafigullina AK, Rizvanov AA, et al. Urine-Derived Stem Cells: Applications in Regenerative and Predictive Medicine. Cells. 2020;9(3):573.
- Burdeyron P, Giraud S, Hauet T, Steichen C. Urine-derived stem/progenitor cells: A focus on their characterization and potential. World J Stem Cells. 2020;12(10):1080-1096.
- Deng CY, Yuan F, Li C, et al. Exosomes from CD133+CD271+ human urine-derived stem cells combined with a novel photosensitive hydrogel promote repair after spinal cord injury. J Transl Med. 2025;23:1452.
- Fan MH, Zhang XZ, Jiang YL, et al. Exosomes from hypoxic urine-derived stem cells facilitate healing of diabetic wound by targeting SERPINE1 through miR-486-5p. Biomaterials. 2024;313:122893.
- Liu Y, Zeng Y, Si HB, et al. Exosomes Derived From Human Urine–Derived Stem Cells Overexpressing miR-140-5p Alleviate Knee Osteoarthritis Through Downregulation of VEGFA in a Rat Model. Am J Sports Med. 2022;50(4):1088-1105.
- Sato M, Takizawa H, Nakamura A, et al. Application of Urine-Derived Stem Cells to Cellular Modeling in Neuromuscular and Neurodegenerative Diseases. Front Mol Neurosci. 2019;12:297.
- Rivera Ruiz A, Liu C, Zimmern P, Zhang Y, Li Z. Emergent biotechnology applications in urology: a mini review. Front Bioeng Biotechnol. 2025;13:1539126.
— NutriCellScience, Mark DOWN
Laisser un commentaire